精巣捻転症(男の子)
-
- 概念
精巣捻転症とは、精索を中心軸として精巣と精巣上体が捻転することにより、精巣および精巣上体のうっ血さらには壊死に至る疾患である。急性陰嚢症の代表的な疾患であり、早急な診断と処置が必要である。頻度は4000人に1人であり、思春期と新生児期に多いが全年齢で起こりうる。1) - 症状
 新生児では無症状で偶然発見される症例もあるが、多くは、突然起こる陰嚢部の強い痛みと発赤・腫脹で発見される。時に、嘔吐などの消化器症状を伴うこともある。
新生児では無症状で偶然発見される症例もあるが、多くは、突然起こる陰嚢部の強い痛みと発赤・腫脹で発見される。時に、嘔吐などの消化器症状を伴うこともある。
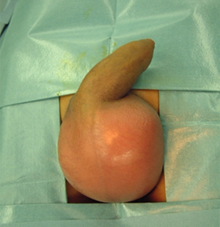
明らかな誘因がなく発症することが多く、夜間特に明け方に発症することが多い。図1:左精巣捻転・左陰嚢部の発赤と腫脹 - 診断
突然起こる陰嚢部の強い痛みと発赤・腫脹で当疾患を疑う。疼痛のため十分に触診ができないことも多いが、精巣の牽引による疼痛の変化や、精巣の挙上による疼痛の増強(Prehn徴候 陽性)を調べる。
精巣上体炎では疼痛は減少する(Prehn徴候 陰性)。精巣上体炎や精巣垂捻転との鑑別のため、尿検査・超音波検査(ドップラー検査)・精巣シンチ等が行われることがある。2)ただし、精巣を温存するには時間との勝負であるため、いたずらに検査に時間をかけてはならない。 - 治療
徒手による非観血的整復と手術による観血的整復があるが、非観血的整復は不確実であり、疼痛のため十分に行えないことも多いため、観血的整復が推奨される。
また、精巣捻転の診断がつくか、否定しきれないときには緊急手術の適応となる。一般的には、発症後6~8時間以内に捻転を解除すれば精巣の機能の回復が望めると考えられているが、捻転の程度によっては24時間後でも機能が回復したとの報告もある。3)
- 概念
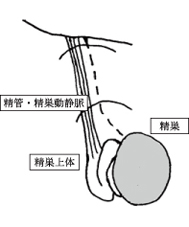 | 図2 精巣解剖(右精巣 |
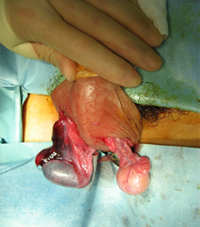 | 図3 右精巣捻転 右精巣:捻転のためうっ血 左精巣:正常 |
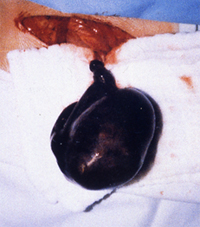 | 図4 壊死した精巣 腫脹捻転により精巣は壊死 |
- 豆知識
突然発症することが多く、日頃からの注意が必要である。捻転が確定しない症例もあるが、時間との勝負であるため、早急に専門医への受診が重要である。
また、比較的年齢が高い症例が多いため、患児本人の不安や心配が増大する症例も多く、患児本人のメンタル面でのサポートも重要である。- Williamson RCN : Torsion of the testis and allied conditions. Br J Surg 63 : 465-476, 1976
- Ragheb D : Ultrasonography of the scrotum: technique, anatomy, and pathologic entities.. Surg Clin J Ultrasound Med. Feb;21(2):171-85. 2002
- Tajchner L : Management of the acute scrotum in a district general hospital: 10-year experience. ScientificWorldJournal. Apr 28;9:281-286 2009
小児外科看護の知識と実際 (臨床ナースのためのBasic&Standard)メディカ出版 (鼠径部・泌尿生殖器)
停留精巣(男の子)
-
- 概念
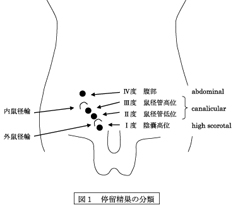 精巣は通常胎生期に腹腔背側部から下降し、陰嚢内に到達する。停留精巣(睾丸)は、精巣が途中で留まってしまう病態である。1) 停留精巣の頻度は出生体重と相関があり、出生時体重900g以下では100%、1800g以下では65%に認められる。また、成熟児では2.7~3.4%、1歳児では0.2~0.8%であり、その後ほぼ頻度の値は変化しない。生後精巣の自然下降は起こりうるが、その時期は9ヶ月までといわれている。(図1)
精巣は通常胎生期に腹腔背側部から下降し、陰嚢内に到達する。停留精巣(睾丸)は、精巣が途中で留まってしまう病態である。1) 停留精巣の頻度は出生体重と相関があり、出生時体重900g以下では100%、1800g以下では65%に認められる。また、成熟児では2.7~3.4%、1歳児では0.2~0.8%であり、その後ほぼ頻度の値は変化しない。生後精巣の自然下降は起こりうるが、その時期は9ヶ月までといわれている。(図1)
- 概念
-
- 診断
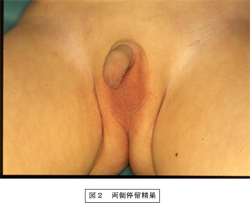 陰嚢の大きさや陰嚢部の膨隆の有無を観察した後、触診にて精巣の大きさ、位置、左右差を調べる。診察時には患児の緊張を解き、暖めた手で触診する。移動性精巣との鑑別のため、入浴時や睡眠時に精巣が陰嚢底まで下がっていないか両親に調べてもらうのもよい。腹腔内精巣や精巣欠損が疑われた場合には、位置確認として超音波検査や磁気共鳴映像法(MRI)が有効である。
陰嚢の大きさや陰嚢部の膨隆の有無を観察した後、触診にて精巣の大きさ、位置、左右差を調べる。診察時には患児の緊張を解き、暖めた手で触診する。移動性精巣との鑑別のため、入浴時や睡眠時に精巣が陰嚢底まで下がっていないか両親に調べてもらうのもよい。腹腔内精巣や精巣欠損が疑われた場合には、位置確認として超音波検査や磁気共鳴映像法(MRI)が有効である。
また、最近では腹腔鏡による検査が有用との報告もある。(図2)
- 診断
- 分類
- 移動性精巣
精巣が鼠径部と陰嚢内を自由に移動しうる状態であり、挙睾筋の過緊張や精巣導帯
による睾丸の陰嚢内への付着が不完全なためにおこる。 - 異所性精巣
精巣が正常の下降経路からはずれた位置にある状態で、精巣導体の退化の異常により起こる。主な部位は浅鼠径窩、大腿部、恥骨上部、会陰部などである。 - 精巣欠損(無形成)
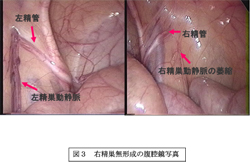 右精巣欠損の腹腔鏡写真を示す。(図3)
右精巣欠損の腹腔鏡写真を示す。(図3)
- 移動性精巣
- 合併症
- 精子形成障害(不妊症)
停留精巣では組織学的に精祖細胞の減少、精細管腔の狭小化、間質組織増殖などの病的変化が認められる。また、その変化はすでに1歳または2歳頃より始まり、加齢により進行するという報告がある。1) 不妊症の発生率は、片側の停留精巣で手術を受けた場合約30%、両側性で約50%であり、手術によって発生率は低下するという報告がある一方、早期手術による妊孕力の改善に悲観的な報告も多く、意見が分かれるところである。 - 精巣腫瘍
停留精巣では、悪性化する危険性は正常精巣の20から40倍高い(10万人に48.9人)。2) また、精巣腫瘍の約10%を占めている。
部位別では、高位ほど危険性は高く、腹腔内精巣は鼠径部精巣の約5倍高い。腫瘍の発生年齢は15から35歳(平均32歳)である。 - 鼠径ヘルニア
停留精巣では、鞘状突起が開存したままのため、鼠径ヘルニアを合併する率が高い。 - 精巣捻転
正常の精巣と同様に、精巣が成長する思春期以降に精巣捻転が起こりやすくなる。また、悪性化を伴う場合には、正常精巣と比べ危険性は高くなる。
- 精子形成障害(不妊症)
- 治療
治療時期に関しては、精巣の組織障害が早期から認められることから、1歳台に行った方がよいという意見が主流である。治療法としては主に以下の2種類がある。- 手術療法
- 精巣固定術
皮膚割線に沿って鼠径部に横切開をおく。精巣を確認できたら、周囲組織から剥離をすすめ、精索から精巣動静脈と精管を十分に剥離し、鞘状突起(ヘルニア嚢)を高位結紮する。
次に、陰嚢底部に切開を置き、皮膚と肉様膜の間にポケットを作成する。陰嚢切開創と鼠径管との間に皮下トンネルを鈍的に作成し、精巣を引き下ろして先ほど作成したポケットに収納する。最後に陰嚢部と鼠径部を閉創して終了となる。 - その他の方法
通常の精巣固定術が困難な症例には以下のような方法がある。精巣血管と精管及びその周囲の血管との間に交通があることを利用して、精巣への血流を精管及びその周囲の血管から期待し、精巣動静脈を切断して延長をはかるFowler-Stephenes法や、2段階にわけて手術を行う2段階手術法、マイクロサージェリーを用いた精巣自家移植術などである。
- 精巣固定術
- ホルモン療法
治療の目的は陰嚢内に精巣を下降させることであり、1975年までは絨毛性ゴナドトロビン(HCG)が用いられ、それ以降は下垂体刺激ホルモン(GnRH)が主として使用されている。しかし、欧米を中心に行われているが、報告者によりその効果にかなり差が認められることから、わが国ではあまり一般的ではない。3)
- 手術療法
メモ
停留精巣は両親が“精巣がなくなった”または“精巣がない”と受診することが多い。また、乳児健診にて診断されることも多いが、移動性精巣との鑑別は容易ではなく、停留精巣と診断されても、実際は移動性精巣のこともある。そのため、医療従事者としては、日常から正常の陰嚢ならびに精巣を触れ慣れていることが重要である。また、家庭での普段の陰嚢(精巣)の状態を注意深く観察してもらうことも重要である。
- Elder JS : Cryptorchidism ; Isolated and associated with other genitourinary defects. Pediatr Clin North Am 34 : 1033, 1987
- Scorer CG : Congenital Deformities of the Testis and Epididymis. Appletone-century-Crofts,London : 1-117, 1971
- Hadzselimovic F : Treatment of cryptorchidism with GnRH. Urol Clin North Am 9 : 413, 1982
小児外科看護の知識と実際 (臨床ナースのためのBasic&Standard)メディカ出版 (鼠径部・泌尿生殖器)
精巣静脈瘤(男の子)
- 概念
精巣静脈瘤は内精巣静脈への静脈の逆流により、つる状静脈叢に血液がうっ滞することで生じる。多くは左側に認められることが多い。
原因としては静脈弁の異常、左精索静脈の左腎静脈への流入角度の異常、nutcracker現象等が挙げられる。頻度としては、約15%の男性で認められる。将来不妊になる頻度は約20%と言われており、男性不妊症の約40%の原因が精巣静脈瘤であるという報告もある。1) - 症状
無症状であることが多いが、痛みや突っ張り感などの不快な症状を生じることがある。) - 診断
 外観上、陰嚢部の腫脹を認める。
外観上、陰嚢部の腫脹を認める。
また、仰臥位だけではなく、立位や腹圧をかけた状態での触診が重要である。通常陰嚢上部に腫瘤を触知するが、腹圧をかけることで腫瘤がはっきりする。検査としては、MRI、精巣静脈造影、超音波検査等がある。(図1) - 治療
術後精巣の発育の改善や不妊症の改善等の報告がある一方で、不妊症の可能性はあるものの、すべての症例で不妊になるわけではないため、小児期における手術適応については議論が分かれるところである。2) - 手術療法
基本的に治療法は手術療法である。開放手術・経皮的内精索静脈塞栓術・腹腔鏡下手術の3種類がある。3)- 開放手術
鼠径部または下腹部に切開を加え、直視下に精巣動静脈を含めて結紮する。可能であれば、精巣血管束の動脈を同定し、静脈のみを結紮する。 - 経皮的内精巣静脈塞栓術
内頸静脈または鼠径静脈から血管カテーテルを挿入し、内精巣静脈を直接塞栓する。 - 腹腔鏡下手術
腹腔鏡を腹腔内に挿入し、内精巣動静脈をクリッピングする。可能であれば、精巣血管束の動脈を同定し、静脈のみをクリッピングする。(図2・3)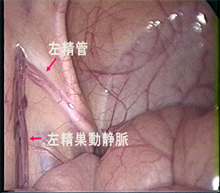
図2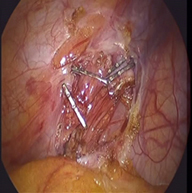
図3
- 開放手術
メモ
手術で精巣動静脈を結紮するため、両親または患児本人が術後の精巣への血行や発育を心配することが多い。そのため、精管動脈等からの流入があるため大丈夫であるということをしっかり術前に説明すべきである。また、比較的年齢が高い症例が多いため、患児本人の不安や心配が増大する症例も多く、患児本人のメンタル面でのサポートも重要である。
- Berger OG : Varicocele in adolescence. Clin Pediat, 19 : 810-811, 1980
- Parrott TS: Ligation of the testicular artery and vein in adlescent varicocele. J Urol,152 : 791-793, 1994
- Aza Mohammed : Testicular Varicocele: An Overview. Urol Int, 82:373 -379, 2009
小児外科看護の知識と実際 (臨床ナースのためのBasic&Standard)メディカ出版 (鼠径部・泌尿生殖器)
鼠径ヘルニア・陰嚢水腫(男の子)/ヌック水腫(女の子)
- 概念
小児外科疾患でもっとも頻度が高く、小児外科手術の約1/3~1/2を占める。
胎児期に腹膜の一部が内鼠径輪を通って鼠径管内に入り込み、腹膜鞘状突起が形成される。通常この腹膜鞘状突起は出生時に閉鎖しているが、これが開存したままで、腹腔内臓器が入り込んだ状態が鼠径ヘルニア(外鼠径ヘルニア)、液体が貯留した状態を、陰嚢水腫と呼ぶ。女児では後者に相当するものをヌック水腫と呼ぶ。嵌入臓器は男女ともに腸管が最も多く、女児では卵巣や卵管が入り込んでいることがある。頻度は0.8%~5%といわれており、男児が女児に比べて多く、また右側の発生が多い。1)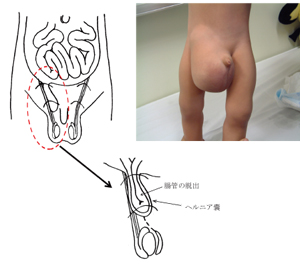
図1 右鼠径ヘルニア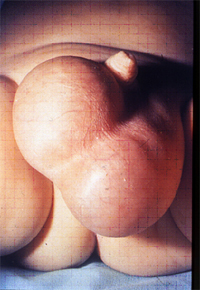
図2 左陰嚢水腫左陰嚢部の膨隆
- 症状
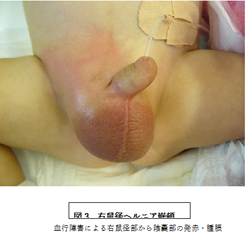 一般的に、腹圧が上昇した時または立位時に鼠径部の軟性の膨瘤として認める。
一般的に、腹圧が上昇した時または立位時に鼠径部の軟性の膨瘤として認める。
また、触診上軟性の膨瘤を認めなくても、肥厚したヘルニア嚢と精索が摺れる感覚(silk sign)を認める。多くは、容易に徒手的または自然に還納されるが、容易に還納されないものは嵌頓ヘルニアと呼ばれる。嵌頓ヘルニアの症状は不機嫌・痛み・嘔吐であり、放置すると腸閉塞または脱出臓器の血行障害をきたす可能性があるため、可及的な処置の必要がある。絞扼性ヘルニアの場合は緊急手術の可能性がある。嵌頓ヘルニアは1歳以下が約2/3を占め、特に6ヶ月未満が多い。2)触診以外では、超音波検査にて、腫瘤が腹腔内から連続している脱出臓器であること確認される。
また、嵌頓ヘルニアの場合X-P上鼠径部に腫瘤に一致して腸管ガスを認める。陰嚢水腫は弾力性があり、やわらかく感じることが多いが、緊満して腫瘤様に触れることもある。水腫の診断は透光性の有無で行う。一般的に用手的に圧迫することで水腫が縮小すれば交通性、縮小しなければ非交通性と診断できる。交通性の場合、圧迫により水腫は小さくなるが、立位になると再び膨らんでくる。確定診断が困難な場合には、超音波検査にて水腫を確認することが極めて有効である。診断と治療目的で水腫を穿刺吸引するという方法もあるが、再発率が高く、また誤って腸管や卵巣等を損傷してしまう危険性もあり、あまり推奨されていない。卵巣ヘルニアが非還納性の場合、卵巣の循環障害を引き起こす可能性があるため、無理な徒手整復は避けるべきであり、なるべく早い時期の手術が推奨される。 - 診断
鑑別診断ではリンパ節炎や腫瘍との鑑別が重要である。 - 治療
鼠径ヘルニアの治療法は基本的に手術療法である。最近では腹腔鏡を用いた手術も行われている。3)しかし、乳児の水腫は鼠径ヘルニアと異なり重篤な合併症を来たすことが少なく、自然治癒率も高い。特に乳児の非交通性水腫では約90%ときわめて高い。 そのため、家族に十分に説明した上で、1歳以降まで経過観察することが多い。治療の適応となるものとしては、- 1歳を過ぎても治癒しない陰嚢水腫
- 腹膜鞘状突起の開存率が高い2cm以上の精索水腫
- 明らかに交通性を認めるもの
である。治療法としては手術療法が一般的であり、外鼠径ヘルニア手術と同様である。
実際の手術手技としては、皮膚割線に沿って鼠径部に横切開をおき、外腹斜筋腱膜を切開して鼠径管を開放する(水胞が巨大な場合にはこの時点で排液することがある)。精巣を確認できたら、周囲組織から剥離をすすめる。
そして、精索から精巣動静脈と精管を十分に剥離し、鞘状突起(ヘルニア嚢)を高位結紮する。水腫が多胞性のことや、陰嚢水腫と精索水腫が合併していることもあり、十分に排液できているか確認する必要がある。その後、止血を十分に確認した後閉創し終了となる。
メモ
小児外科疾患でもっとも頻度が高いため、一番接する機会が多い疾患である。明らかにヘルニアが脱出しているときの診断は容易であるが、脱出していないときは診断が困難なケースも多い。そのため、日常の家庭での鼠径部の観察が重要である。また、医療従事者は普段から正常の鼠径部によく慣れていることも重要である。
- Lloyd DA : Inginal hernia and hydrocele. Pediatric Surgery-Fifth edition. : 1071-1086, 1998
- Misra D : Inginal hemiotomy in young infants,with emphasis on premature neonates. J pediatr Surg 29 : 1496-1498, 1998
- Schier F : The laparoscopic spectrum of inguinal hernias and their recurrences. Pediatr Surg Int : 1209-1213. 2007
小児外科看護の知識と実際 (臨床ナースのためのBasic&Standard)メディカ出版 (鼠径部・泌尿生殖器)
小陰唇癒合(しょういんしんゆごう)・陰唇癒合(いんしんゆごう)(女の子)
小陰唇癒合は女の子の赤ちゃんに見られる症状で、左右の小陰唇がくっついて膣口(膣の入り口)や尿道口(おしっこの出口)が隠れてしまっている状態をいいます。乳児検診(特に4か月健診)で発見されることが多いです。軽度の感染や、乳児期の一時的なホルモン影響で発症するといわれています。くっついた部分に尿がたまることによる感染や、排尿障害・性交渉時の疼痛を引き起こす可能性もあり、早期の治療が望ましいです。治療としてはホルモン治療や外科的治療等がありますが、当クリニックでは確実性と安全性の観点から外来での外科的治療を行っております。外陰部(おまた)の異常や、膣口がわからない等があればお気軽にご相談してください。

